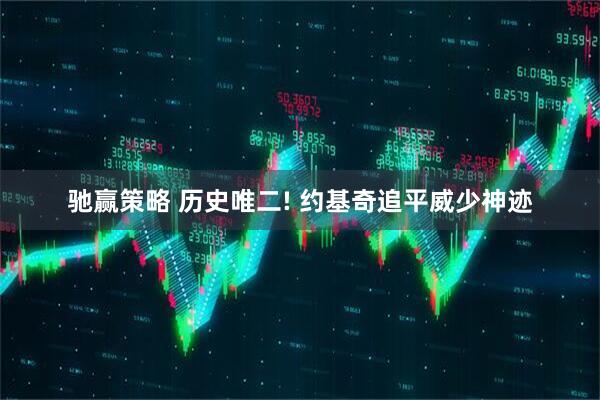
优优配送版 明明没病却痛到难忍,带状疱疹为何专找这类人?
明明作息看似规律,身体也没明显病痛,却突然被带状疱疹缠上,反复遭剧痛折磨,宁可硬扛疼痛也不愿就医,这到底是为何?

很多人觉得此病毫无征兆,殊不知真相恰恰误区丛生更让人深陷健康危机。
不少人对带状疱疹的认知停留在“皮肤长水疱”,却忽略了它是病毒伺机作乱的信号,看似突发的病症,实则藏着身体发出的预警,唯有摸清根源,才能避开患病陷阱、守住健康防线。
那些反复被带状疱疹盯上的人,究竟踩了哪些健康坑?日常饮食又该如何调理规避风险?接下来就结合权威研究与临床经验,拆解患病真相,给出实打实的防治方案,帮大家远离病痛侵扰。
年龄增长引发免疫衰老,病毒潜伏的天然突破口
带状疱疹的元凶是水痘-带状疱疹病毒,儿时患水痘后,病毒便会潜伏在脊髓后根神经节,静待身体免疫力下降伺机而动,这是病症发作的核心前提,也是多数人忽视的隐形隐患。
世界卫生组织明确指出,50岁以上人群是带状疱疹高发群体,随着年龄增长,人体免疫系统逐渐衰退,对潜伏病毒的抑制力大幅减弱,病毒激活概率直线攀升,患病风险远超青壮年。
相关流行病学数据显示,60岁以上人群带状疱疹发病率较20-40岁人群高10倍以上,且老年患者更易出现带状疱疹后神经痛,病程迁延难愈,痛感更是常人难以忍受。

某地医院临床接诊数据显示,近八成老年带状疱疹患者,均存在不同程度的免疫衰老问题,即便无基础疾病,身体机能的自然退化,也会成为病毒入侵的突破口,这是不可忽视的生理诱因。
基础慢病缠身,持续削弱免疫防线
除了年龄因素,各类慢性基础疾病是诱发带状疱疹的重要推手,长期慢病状态会持续损伤免疫细胞功能,打破身体免疫平衡,让潜伏的病毒有机可乘,大幅提升患病风险。

权威研究证实,糖尿病患者患带状疱疹的风险是健康人群的2.3倍,高糖环境会抑制免疫细胞活性,阻碍病毒清除,同时损伤神经与血管,加重病症发作后的不适症状。
慢性肾病、慢阻肺、类风湿关节炎等慢病患者,同样处于带状疱疹高危行列,长期慢性炎症会持续消耗免疫力,器官功能受损也会进一步加剧免疫缺陷,让病毒肆意激活。
一处居民区的健康调研发现,患有高血压合并糖尿病的中老年群体,带状疱疹发病率远超单一慢病或健康人群,慢病叠加效应,让免疫防线彻底失守,病症发作更具侵袭性。

长期不良生活习惯,透支免疫储备
很多年轻人觉得带状疱疹是老年病,殊不知长期不良生活习惯,正在悄悄透支免疫储备,成为病毒激活的帮凶,这也是近年来青壮年患病案例逐年增多的核心原因。
长期熬夜、睡眠不足会打乱身体免疫节律,免疫细胞修复与增殖受阻,抵抗力断崖式下降;过度劳累、长期久坐缺乏运动,会进一步加剧免疫功能衰退,给病毒可乘之机。
长期酗酒、暴饮暴食、高油高糖饮食,会加重身体代谢负担,引发体内炎症反应,同时影响营养吸收,导致免疫细胞缺乏充足养分,无法有效抵御病毒侵袭。

某机构针对青壮年带状疱疹患者的调研显示,超七成患者存在长期熬夜、过度劳累的情况,不良生活习惯日积月累,让看似健康的身体暗藏漏洞,病毒趁机发难引发病症。
精神压力过载,免疫功能临时崩盘
情绪与免疫力息息相关,长期精神高度紧张、焦虑抑郁、压力过载,会通过神经-内分泌系统影响免疫功能,导致免疫细胞活性降低,成为带状疱疹发作的重要诱因。
临床中常有这样的案例:人群在经历重大变故、高压工作或长期精神内耗后,突然出现带状疱疹症状,这正是压力引发免疫临时崩盘,病毒快速激活的典型表现。
相关医学研究表明,长期处于焦虑状态的人群,体内应激激素分泌异常,会抑制免疫细胞的吞噬与杀伤功能,对潜伏病毒的监控能力大幅下降,患病风险显著升高。
高压职场人群、备考学子等群体,往往是带状疱疹的高发人群,长期精神紧绷让身体处于亚健康状态,免疫防线脆弱不堪,稍有风吹草动便会诱发病症。
药物与治疗干预,间接损伤免疫功能
部分人群因身患疾病,需长期服用特定药物或接受特殊治疗,这类干预手段虽能控制病情,却会间接损伤免疫功能,成为带状疱疹发作的隐形诱因,需格外警惕。

长期大剂量服用糖皮质激素、免疫抑制剂等药物,会直接抑制免疫细胞增殖与活性,削弱身体对病毒的防御能力,让潜伏的水痘-带状疱疹病毒轻易摆脱抑制,引发病症。
恶性肿瘤患者接受放化疗治疗后,骨髓造血功能受抑制,免疫细胞数量大幅减少,免疫功能严重受损,不仅易患带状疱疹,还可能出现播散型带状疱疹,病情更为凶险。
器官移植术后患者,需长期服用免疫抑制剂排斥反应,这类人群带状疱疹发病率是普通人群的4倍以上,病毒激活后易引发严重并发症,危及身体健康。

既往水痘感染史,病毒潜伏的先天隐患
只要曾经患过水痘,无论时隔多少年,水痘-带状疱疹病毒都会终身潜伏在体内神经节内,这是患上带状疱疹的先天基础,无水痘感染史的人群,几乎不会罹患此病。
很多人儿时患水痘后症状轻微,很快痊愈便淡忘此事,却不知病毒早已在体内“安营扎寨”,只要身体免疫力出现波动,病毒就会沿着神经纤维扩散,引发带状疱疹。
接种水痘疫苗虽能降低水痘发病率,却无法完全杜绝病毒潜伏,部分接种疫苗后仍感染轻症水痘的人群,依旧存在病毒潜伏风险,只是发病概率相对更低。
这一诱因无法彻底消除,也正因如此,提升免疫力、规避其他诱发因素,才是预防带状疱疹的核心关键,筑牢免疫屏障才能牢牢压制潜伏病毒。
科学防治带状疱疹,守住健康主动权
了解带状疱疹的6大诱因后,更要注重日常防治,摒弃“小病硬扛”的错误观念,做到早预防、早发现、早治疗,最大程度降低病症危害,守护自身健康。
预防层面,50岁以上人群、慢病患者等高危群体,可在医生指导下接种重组带状疱疹疫苗,这是预防病症最有效的手段,能大幅降低发病风险与并发症概率。
日常要养成规律作息、适度运动、均衡饮食的好习惯,减少高油高糖食物摄入,多吃富含优质蛋白、维生素的食材,同时学会调节情绪,缓解精神压力,筑牢免疫防线。
一旦出现皮肤刺痛、灼热、红斑水疱等症状,需立即就医,在皮疹出现72小时内规范服用阿昔洛韦、伐昔洛韦等抗病毒药物,缩短病程、缓解痛感,预防后遗神经痛。
健康是人生最宝贵的财富,带状疱疹绝非无故发作,每一次病痛都是身体的预警,唯有重视健康管理、规避致病诱因,才能远离病痛,拥抱健康生活。

医护人员始终秉持守护大众健康的使命,希望通过科普传递科学知识,引导大家树立正确的健康观念,主动做好健康防护,让每一个人都能远离疾病困扰,乐享健康人生。
参考文献
[1]中华医学会皮肤性病学分会.中国带状疱疹诊疗专家共识(2024年更新版)[J].中华皮肤科杂志,2024,57(01):1-8.
[2]带状疱疹后神经痛诊疗共识编写专家组.带状疱疹后神经痛诊疗中国专家共识[J].中国疼痛医学杂志,2016,22(03):161-167.
[3]中华医学会疼痛学分会,中华医学会皮肤性病学分会.中国带状疱疹相关性疼痛全程管理指南(2025版)[J].中国疼痛医学杂志,2025,31(08):561-570.
声明:本文所涉及的健康相关专业知识,均参考权威医学文献与资料,为便于读者理解复杂健康概念,部分故事情节经艺术化虚构处理。本文仅作健康科普分享,内容仅供参考,不构成任何个体化医疗建议、诊断或治疗方案。若您存在身体不适,请务必前往正规医疗机构就诊。
天臣配资提示:文章来自网络,不代表本站观点。